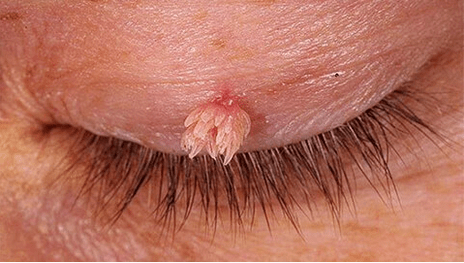
Larruazalean jende askok haragi-hazkunde bigunak dira. Gehienetan, "hanka" dute. Eguneroko bizitzan, horrelako larruazaleko formazioak berogailu bikoiztuak ziren. Dermatologian, ordea, papilomak deitzen dira.
Neoplasma horiek gorputzeko edozein lekutan gerta daitezke. Hala ere, ohikoenak ardatzak, lepoa eta inguinal eskualdea dira. Haiei arreta ematen ez badiozu, orduan tamaina handitzeko gai dira, zauriak arroparekin eta odoljarioak harremanetan jartzeko.
Zergatik sortzen dira larruazaleko polipoak, mediku batekin harremanetan jartzeko eta betirako nola kentzeko modua - gure artikuluan kontuan hartuko dugu.
Zergatik agertzen dira papilomak
Patologia honen errudun nagusia HPV edo giza papilomavirus da. Gorputzeko ia pertsona guztiak ditu. Baina denek ez dute kanpoko manifestazioak hazkunde moduan. Osasun onarekin, birusa zelula immunologikoek modu seguruan ezabatzen dutelako da. Eta 2-3 urte igaro ondoren, gehienetan, gorputzetik desagertu egiten da.
Zer da birus hau? HPV-k ez den birusa ez da, larruazalaren eta muki-mintzen azalaren DNA eraikitzen da. Azalean kokatuta dago, dermaren geruza sakonetan utzi gabe.
Hilabete luzeak, eta urteak ere lo egoera batean dago. Hainbat arrazoirengatik immunitate gutxituarekin, birusa aktibatuta dago eta hazten hasten da. Beraz, papilomak sortzen dira.
Sistema immunologikoan negatiboki eragiten duten faktoreak hauek dira:
- Konstante estresa.
- Elikadura pobrea edo monotonoa.
- Bitamina falta.
- Nekea kronikoa.
- Bizimodu pasiboa.
- Ohitura txarrak.
- Tumore gaiztoak.
- Gaixotasun infekzioso larriak transferitu.
- Antibiotikoen kontrolik gabeko kontsumoa.
Arriskuan adineko pertsonak dira, adina dela eta, gorputza okerragoa da birusak aurre egitea. Sarritan, larruazaleko formazioak askotan izaten dira haurrengan. Haurraren itxurarik gabeko immunitatea ezin da birusari aurre egiteko gai. Eta, infekzioaren ondoren 2-3 hilabete igaro ondoren, fase aktiboa sartzen da.
Garrantzitsua! Pertsona bat HPV-rekin kutsatuta badago, ezinezkoa da gorputzetik erabat kentzea. Bai auto -healing gertatzen da, edo immunitate handiagoarekin "hibernazio" bihurtzen da.
Emakumeentzako arrisku faktoreak
Emakumeen haurdunaldian, sistema immunologikoaren inhibizio naturala gertatzen da. Hori beharrezkoa da, gorputzak enbrioia objektu atzerritar gisa hautemateko eta umetokian erantzeko aukera ematen dio. Gorputzean dagoen emakume batek gizakiaren papilomavirus badu, orduan une honetan erabiliko du. Hori dela eta, haurdun dauden emakumeetan papilomak agerraldia arazo arrunta da.
Gizonentzako arrisku faktoreak
Gizonezkoen larruazaleko formazioen kausak alkohol gehiegikeriaz, sexu bikotekideen maiz aldatzen dira, erretzea. Ohitura txarrek negatiboki eragiten dute immunitate orokorreko egoeran, eta ahozko barrunbearen eta arnas organoen tokiko babeserako tabakoaren kea etengabe arnastea. Horrek larioko papilomatosi gisa horrelako gaixotasun larria eragin dezake.
Batez beste, epe latza (ezkutuko) epea 3 hilabetetik urtera irauten du. Osasun sendoarekin, kutsatutako pertsona bat garraiolari bat besterik ez da geratzen, kanpoko adierazpenik egin gabe. Baina arriskua da beste pertsona bat kutsatzeko gai dela.
HPV kutsatzeko moduak
Agente kausatiboa giza gorputzaren kanpotik bizirauteko gai da denbora batez. Infekzioa maiz gertatzen da birusa kontaktu-etxearen bidez transmitituz. Esku-estua izan daiteke, ukitu, baita etxeko elementu arruntak ere, jostailuak. Aisialdirako infekzio kasuak maiz izaten dira. Hauek dira bainuak, igerilekua, ur parkeak.
Larruazaleko geruza dermikoa barneratzeko, baldintza bat beharrezkoa da - larruazalean kalteak. Infekziorako, nahikoa mikrocrack edo urradur txikiak egongo dira.
Haur jaioberri batean, infekzioa bide bertikalean gertatzen da, hau da, erditze prozesuan edo edoskitzearekin amaren garraiatzailearengandik.
Papilomak edo kondelomak genitalak edo kondelomak babesik gabeko sexu harremanen bidez soilik transmititzen dira. Auto -xtensioa ere posible da, hau da, birusa gorputzaren zati batetik bestera transferitzea. Hazkundea orrazten edo zauritzen denean gertatzen da, adibidez, bizarra egin bitartean.
Papiloma mota eta mota nagusiak
HPV tentsio ugari daude. Medikuntza 200 birus mota baino ez da ezagutzen. Horietako batzuek gorputzeko eremuak baino ez dituzte eragiten, beste batzuk - genitaleen muki-mintzak, eta beste batzuk ahozko barrunbean eta laringeetan sortzen dira.
Ezagutzen diren espezieen artean, arrisku onkogeniko handia duten motak daude. Adibidez, emakumearentzat arriskutsuena 16, 18 eta 31 birusak dira. Askotan detektatzen dira higadura zerbikalarekin, eta bere endekapena minbiziaren tumore batean ere eragiten dute. Birus mota osozkogenikoen gorputzean egoteak ez du esan nahi pertsona batek onkologia izan dezakeenik. Baina horrek espezialista batek osasuna eta behaketa jarrera gehiago eskatzen du.
Papiloma mota hauek tamaina eta forma bereizten dira:
- Oihes - Hazkunde arruntak eta ohikoenak dira. Maiz hatzekin, hanken bakarrarekin, kokotsa. Zin condylomak itxura sendoa du, oinez eta presioagatik. Askotan mingarria, baina ez minbizia.
- Zinema edo Acrochords - Adinekoen ezaugarriak dira. Kanpoko kolore horixka trinkoa. Hazkunde samurra denboran zehar. Beti hanka mehea. Armadiz, lepoan, larruazaleko tolesturak eta groinan kokatzen dira. Ez da gaiztakeria gai.
- Apartamentu - Forma lau baten larruazaleko formazio txikiak. Azalaren gainetik apur bat altxatzen dira. Gorputza edo zertxobait marroia dute. Aurpegian kokatuta daude, bularreko goiko aldean, anusaren eremuan. Malformazio arrisku txikia.
- Berezko zorrotzak edo kondeloma - Genitalei buruz bakarrik sortu. Infekzioaren bidea sexuala da batez ere. Heziketa gaiztoetan berpizteko gai da.
HPV forma batzuek laringearen papilolomatikoaren gaixotasun arriskutsua dute. Plaka zuriak eta hazkundeak arnasketa normala saihesten dute, ahots kordeletan eragina dute. Baldintza horrek ituna eragin dezake. Askotan diagnostiko hau haurrengan diagnostikatzen da. Korronte konplikatu batekin, birusa jaitsi egiten da eta bronkiak, birikak eta trakea eragiten ditu.
Larruazaleko hazkunde arriskua
Gehienek ez dute bizitzarako eta osasunarentzako mehatxurik sortzen. Akats estetikoa baino ez dira eta ondoeza psikologikoa eragiten dute.
Baina, papiloma ongenizitate maila altua dela eta, ondoren, egoera kaltegarrien arabera, diagnostiko onkologikoa ekar dezake. Heziketa gaiztoak intoxikazio sendoa dakar, baita metastasiak ere.
Hezkuntzaren malformazioa probokatzeko gai diren faktoreak:
- erredurak eta erradiazio ultramorearen esposizioa;
- lesioaren ondorioz papilloma infekzioa;
- Hantura kronikoa gorputzean eta immunitatearen beherakada iraunkorra.
Gainera, hazkundeak askotan hazten dira, haien kopurua handitzen da. Taldeka batzeko joera dute, ondorioz, kaltetutako gune handi bat eratzen da. Arropak igurtziz hazkundearen lesioak eta odoljarioak sor ditzake.
Noiz medikua ikusi
Ziurtatu dermatologo batekin harremanetan jartzea ikuskatzeko, aldaketa hauek nabaritzen badira:
- Lesioaren ondoren, zauria ez da sendatzen. Fluidoa askatzea behatzen da, mina ukitzean gertatzen da.
- Formazioaren kolorea ilunagoa bihurtu da.
- Papilloma tamaina handitzen hasi zen.
- Pus-ren distantzia.
- Usain desatsegina agertzea.
- Mina igurtziz atseden hartzeko ere.
- Ilearen galera hazkunde eremuan.
Larruazaleko edozein hezkuntza onkologiaren predisposizio genetiko batekin azterketen eta behaketaren menpe dago. Papilomak eguneroko bizitzan ondoeza ekartzen badute eta oztopatzen badute, kentze mekanikoa dute.
Papilomaren diagnostikoa eta tratamendua
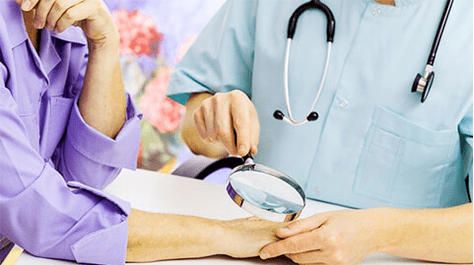
Lokalizazioaren lekuaren arabera, dermatologo batekin, ginekologo edo urologo batekin harremanetan jarri beharko zenuke. Ikasketa hauek hazkundea ebaluatzeko egin behar dira:
- Dermatoskopia papilomaren azterketa zehatza da lupa baten bidez.
- Odol-azterketa antigorputzak HPV-ri detektatzeko.
- PCR diagnostikoak.
- Histologiarako biomaterialaren harrapaketa (hezkuntzaren gaiztakeria susmoarekin).
Baginalaren formazioetan, medikuak uretra edo cervix-etik trazuak hartzen ditu. Azterketa Stis erabilgarritasunagatik egiten da. Bi bikotekideak baldintzetan egiten dute baldintzetan.
Ertaski anitzekin, posible da egoera immunologikoa egiaztatzeko azterketa egitea.
Gaixotasunaren terapia birusa ezabatzera eta immunitatea areagotzera zuzenduta dago. Horretarako, hazkunde guztiak kentzea, birusaren iturri gisa. Ondoren, terapia antiviral eta immunomodulatzaileen kontsumoa egiten da.
Formazioak kentzeko metodoak
Kokapenaren tamainaren eta lekuaren arabera, medikuak funtzionamendua kentzeko metodo hauek eskain ditzake.
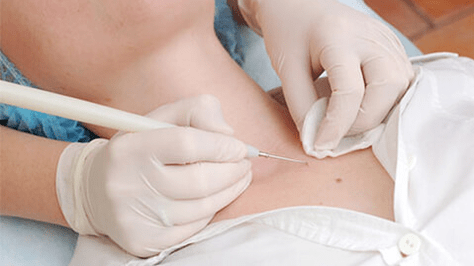
- Nitrogeno likidoarekiko kriostrukzioa edo esposizioa.
Metodo honen desabantaila da espezialistak ezin duela esposizioaren sakonera kontrolatu. Hori dela eta, erredurak edo hezkuntza osagabeak ezabatzea posible da. - Laser kentzea
Metodo modernoa da, saio batean hainbat eraketa kentzeko aukera ematen duena. Ez du orbainik edo orbainik uzten. Ez du hemorragia ekarriko, odol hodiak paletatzeko prozesua gertatzen baita. Hainbat kontraindikazio ditu. - Elektrokoragulazioa.
Metodo honek hazkundearen eragina elektrodoa erabiliz dakar. Eraginkorra hanka duten papilomak irteteko. Eremu intimoan erabiltzen da. Abantaila: urrutiko hazkundea bidali daiteke laborategiko ikerketa gehiago egiteko. - Irrati uhinen metodoa edo irrati-metodoa.
Espezialista batek banan-banan aukeratu dezake irrati-uhinen luzera eta indarra, hazkundearen sakonera ikusita. Surgitron aparatuak erabiliz egiten da. Zelula osasuntsuak ez dira hondatuta, elektrodo mehe batekin hazkundearen gaineko eragina gertatzen da. Errehabilitazioa ez da beharrezkoa.
Kasu bakanetan, hezkuntza kirurgikoa erabiltzen da. Formazio handietarako edo gaizkiaren seinaleen aurrean erabiltzen da. Hau da metodo erradikalena, baina eraginkorrena. Ondorengo berreskurapena beharrezkoa da. Sarritan orbain txiki bat dago. Berregokitzeko arriskua minimoa da, izan ere, zirujauak hazkundea erabat kentzen du, gune osasuntsuari eragiten diona. Eragiketa bat egiten da tokiko anestesiapean.
Papiloma arrunt bakarreko konposatu kimiko bereziak erabiliz kendu daitezke. Konposizioan alkaliak edo azidoak dituzte. Baina metodo honekin erretzeko arrisku handia dago. Gainera, hazkundea osatu gabe, formazio berriak maiz sortzen dira. Formazioen erretiratze independenteak ondorio negatibo larriak sor ditzake.
Prebentzio neurriak
Posible da zeure burua HPV-rekin erabat babestea txertoa soilik. Baina komeni da jarduera sexuala hasi aurretik bakarrik gastatzea. Onkologia ekar dezakeen birus mota arriskutsuenetatik babesten du soilik.
Papilomak izateko arriskua murrizteko, oinarrizko arauak behatu behar dira.
- Atseden leku publikoetan, ez ibili oinutsik. Erabili zure oinetakoak soilik.
- Komun publikoetan, erabili hornitutako forrua.
- Erabili kondoia, ahozko eta baginako sexu forma lortzeko. Baina horrek% 50eko babesa soilik emango du, izan ere, nahikoa da gorputz harreman estua nahikoa infekziorako.
- Harreman monogamo bat lortzeko ahalegina.
- Gaixotasunaren kanpoko adierazpenak dituen kutsatutako pertsona batekin komunikazioa gutxitzeko.
Haurdunaldia aurreikusita badago osasunari arreta berezia jarri behar zaio. Horretarako, HPV detekzio probaren lehen eskutik.
Kendu ondoren patologia berriro gertatzea, medikuaren gomendio guztiak zehaztasunez behatu behar dituzu. Immunitatea zaindu beharko zenuke, maila onean lagunduz. Horretarako, behar bezala eta guztiz jan behar duzu, kirolak eta ohitura txarrak alde batera utzi.
Gorputzean HPVren presentzia ez da alarma soinatzeko eta tratamendua handitzen hasteko arrazoia. Larruazala larruazalean aurkitzen bada, hobe da mediku bat kontsultatzea.

























